Сердечный приступ поражает мышечную ткань сердца, миокард. Следовательно, это с медицинской точки зрения правильно называется инфарктом миокарда. Причина инфаркта миокарда является редуцированным питанием сердечной мышцы с кровью .
Чаще всего это результат атеросклероза. Это само по себе проявляется заранее в частых ангинах ,- чувство с ужения в груди, особенно под нагрузкой.
Сердечный приступ по- прежнему является причиной смерти номер один, даже до рака и инсульта. Чаще всего это является результатом прогрессирующего атеросклероза и заболевания коронарной артерии, которые препятствуют кровоснабжению клеток сердца, пока пораженная ткань не умирает. Лучшая профилактическая мера — бороться с соответствующими факторами риска, чтобы избежать инфаркта.
Если кровоснабжение падает ниже четверти от нормального значения, область за ним больше не может быть адекватно снабжена кислородом и питательными веществами. Ткань умирает в течение короткого времени, она становится некротической. Для этого есть три основные причины:
- Наиболее распространенной причиной сердечного приступа является коронарный стеноз, сужение коронарных артерий в результате ишемической болезни сердца (ИБС) .
- ИБС часто является источником другого спускового механизма, коронарного тромбоза. Если имеются незначительные повреждения местных бляшек коронарной артерии, обнаженный фибрин запускает каскад свертывания крови. Это создает тромб, который забивает сосуд.
- В гораздо более редких случаях тромб образуется в другом месте и оседает в коронарной артерии (тромбоэмболия).
- Судороги в коронарных артериях ( стенокардия Принцметала ) очень редки. Фон еще не известен, но эта форма возникает независимо от стресса и обычных факторов риск.
Коронарные артерии и кровоснабжение сердца
Чтобы понять причины и проявления сердечного приступа, нужно знать кровоснабжение сердца.
Как и все другие клетки организма, клетки сердечной мышцы (миокард) нуждаются в кислороде и питательных веществах для правильной работы. В этом случае довольно много. Потому что это единственная мышца, которая работает в течение дня и ночи на всю жизнь, не делая ни одного перерыва.
Такое снабжение происходит через артерии, которые окружают сердце в форме кольца и которые поэтому называются коронарными артериями или коронарными артериями (от латинской короны, короны или венка). Как сосуды в форме сердца (Vasa privata), они строго отделены от сосудов всего цикла (Vasa publica). Они возникают из главной артерии (аорты) сразу после того, как она покидает левый желудочек.
Один отличает левую коронарная артерия (артерия венечной артерия Sinistra LCA) из правой коронарной артерии (артерия венечной артерии Dextra, RCA).
Левый делится на две ветви. Один проходит на передней части между двумя основными камерами (передняя ветвь межжелудочковая, RIVA). Второе охватывает все сердце (ramus circflexus, RCX). Оба снабжают левое предсердие, левую главную камеру и часть перегородки камеры.
Остальная часть желудочковой перегородки получает свою кровь, как и правая передняя и основная камеры и задняя стенка сердца от правой коронарной артерии.
После того, как они снабжают сердечную мышцу кровью, оба открываются в левое предсердие через коронарные вены. Там они направляют кровь обратно в кровообращение тела.
Коронарные артерии снабжают сердце примерно 300 миллилитрами крови в минуту в состоянии покоя, причем значительно больше при стрессе. Сердце использует пять процентов от общей крови, хотя на нее приходится только половина процента массы тела.
Сердечный приступ: формы
Зависит от того, какая из коронарных артерий поражена и в каком из ее отделов различают различные формы сердечного приступа.
- Половины сердца:
- Правый инфаркт
- Левый инфаркт . Большинство инфарктов поражают левый желудочек.
- по месту нахождения:
- Инфаркт передней стенки. При окклюзии передней межжелудочковой ветви (RIVA) левой коронарной артерии.
- Инфаркт задней стенки. Путем окклюзии правой коронарной артерии или одной из ее ветвей или периферической нервной ветви (RCX) левой коронарной артерии.
- Перегородка миокарда. Преимущественно, части передней и задней стенок затрагиваются одновременно.
- После пораженного слоя ткани:
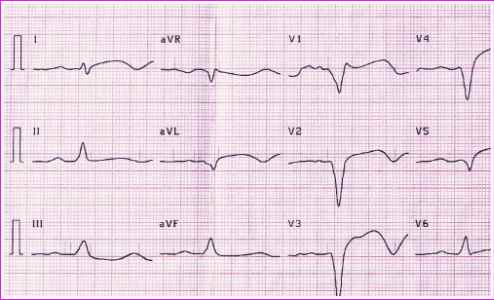
- Трансмуральный инфаркт (STEMI). Влияет на все слои сердца. Типичная высота ST в ЭКГ . Плохой прогноз
- Не трансмуральный инфаркт миокарда (NSTEMI): поражен только миокард. Нет подъема ST в ЭКГ. Хороший прогноз.
- Специальные формы:
- Еще один сердечный приступ через некоторое время после предыдущего события.
- Вторичный инфаркт. Еще один сердечный приступ в острой фазе предшественника. В этом случае прогноз особенно плохой.
Кроме того, различные комбинации возможны для обширных инфарктов.
Сердечный приступ: факторы риска
Факторы риска сердечного приступа такие же, как и при других сосудистых заболеваниях:
- Ожирение и недостаток физических упражнений
- Высокое кровяное давление (гипертония)
- Сахарный диабет ( сахарный диабет )
- повышение уровня липидов в крови (гиперлипидемия, гиперхолестеринемия)
- Пожилой возраст
- Злоупотребление никотином и алкоголем
- Наследственные факторы
- Пол (мужчины чаще встречаются и страдают в более молодом возрасте)
- Для женщин, принимающих противозачаточные средства («таблетки»)
Сердечный приступ: симптомы
Типичными признаками острого сердечного приступа являются
- Постоянные боли в груди, иррадиирующие в плечо, руку, челюсть и верхнюю часть живота
- Пот
- Одышка, стеснение и боль в груди
- Тошнота и рвота
- Падение кровяного давления
- Быстрый, но слабый пульс
- Беспокойство страха перед смертью и приступы паники
По сравнению с приступом стенокардии боль в груди намного сильнее и длится дольше пяти минут. Кроме того, симптомы не улучшаются при использовании нитро-спрея.
У женщин симптомы часто бывают нетипичными. Это одна из причин, почему сердечные приступы чаще всего приводят к летальному исходу у женщин. Симптомы часто бывают только у женщин.
- Боль в верхней части живота, плеча и челюсти.
- Тошнота и рвота.
- Затруднение дыхания.
Подобные нетипичные жалобы также встречаются у больных сахарным диабетом, у пациентов с деменцией и у людей с хронической почечной недостаточностью.
Инфаркт: курс
Ткань необратимо повреждается всего через четыре-шесть часов после сердечного приступа. Если пациент переживает инфаркт, ткань этой клетки частично рассасывается ( миоцитолиз ) и заменяется рубцовой тканью соединительной ткани (ишемический некроз миокарда).
Это займет около двух недель. Эта рубцовая ткань не может передавать электрические импульсы, как это делали ранее мышечные клетки.
Сердечная аритмия часто возникает из-за этой нарушенной проводимости. Пониженная производительность насоса также отражается в Сердечной недостаточности. И сердечная аритмия, и сердечная недостаточность способствуют образованию новых тромбов и, следовательно, сердечных приступов.
Инфаркт: методы диагностики и обследования.
Первый диагноз основан на типичной боли в груди, которая не может быть улучшена с помощью нитроглицерина.
Врач скорой помощи проверит сердечные импульсы с помощью электрокардиограммы ( ЭКГ ), при которой сразу же обнаруживаются нарушения. Различные выводы также позволяют сделать первоначальные заявления о месте и степени сердечного приступа. Кроме того, можно сделать выводы из изменений в шипах ЭКГ.
Что также важно, так это энзимный диагноз, который проводится по взятой крови. При сердечном приступе также выделяется особый фермент креатинкиназа CK-MB , который также появляется в крови. Другими ферментами являются лактатдегидрогеназа ( ЛДГ ) и глутамат оксалоацетат трансаминаза ( ГОТ ).
Диагностику можно сделать относительно быстро и легко. Выполните эхокардиографию (УКГ), УЗИ сердца. Или кардио МРТ .
Преодоленный инфаркт сердца может быть точно локализован с использованием обычных методов визуализации, таких как компьютерная томография ( КТ ) или магнитно-резонансная томография(МРТ). Образующаяся рубцовая ткань легко отличима от остальной мышечной ткани.
Сердечный приступ: лечение
Профилактика. Профилактика также является лучшим лечением сердечного приступа. Важно снизить факторы риска, если существует высокий риск сердечного приступа или после того, как сердечный приступ уже преодолен.
- Снижение веса за счет сбалансированного питания и легких упражнений.
- Адекватное увлажнение.
- Установка высокого кровяного давления , уровня сахара в крови и уровня холестерина.
- Воздерживаться от курения
- Уменьшение стрессовых факторов
Кроме того, следует регулярно проходить обследование у терапевта или кардиолога.
Первая помощь при подозрении на сердечный приступ
- Если подозревается сердечный приступ, пациент должен быть немедленно осмотрен врачом скорой помощи. Позвоните в скорую, чтобы она доставила его в больницу как можно скорее. Каждая минута имеет значение!
- После того, как вы сделали экстренный вызов, не забудьте остаться с пациентом и попытаться успокоить его. Не распространяйте суету, это только усугубляет ситуацию.
- Если он в сознании, поставьте его в удобное положение на спине, возможно, слегка приподняв верхнюю часть тела.
- Откройте плотную одежду, такую как воротник рубашки.
- Если он потерял сознание, приведите его в устойчивую боковую позицию.
- Обратите внимание на дыхание и сердцебиение. В случае остановки сердца вы должны немедленно начать реанимационные мероприятия в виде массажа сердца!
В неотложных состояниях:
Немедленные меры для сердечных приступов
После первоначального осмотра и подтверждения результатов, врач скорой помощи вводит антикоагулянты, такие как гепарин и ацетилсалициловая кислота, чтобы предотвратить дальнейшее образование тромба.
При необходимости, он дает кислород пациенту, средство от тошноты и рвоты и сильного болеутоляющего.
Интенсивная терапия сердечных приступов
Лечение в больнице проводится в отделении интенсивной терапии, где постоянно контролируется артериальное давление, сердцебиение и дыхание. Пациент снабжен центральным венозным катетером на верхней части тела для подачи других лекарств, таких как разжижители крови.
Чаще всего это вставляется в подключичную вену на ключице или внутреннюю яремную вену на шее. Центральное венозное кровяное давление может контролироваться через этот доступ. Если у вас одышка, кислород подается через маску или назогастральный зонд. Здесь врачи также проводят описанные обследования с ЭКГ и энзимной диагностикой.
Если ЭКГ показывает так называемое повышение ST, врач выполнит тромбоэмболизацию для устранения закупорки коронарной артерии. Если это невозможно, он выполнит чрескожное коронарное вмешательство (ЧКВ) .
Он использует сердечный катетер, чтобы доставить баллон в суженную область и накачать его разбавленной контрастной средой. Контрастный агент делает вазодилатацию видимой на рентгеновском изображении. Стент может использоваться, чтобы предотвратить повторное закрытие. Этот стент доставляется на место сужения и разворачивается там, чтобы держать сосуд открытым.
Сердечные приступы без подъема ST лечат путем ингибирования свертывания крови гепарином или другими антикоагулянтами.
Первые два дня после сердечного приступа особенно важны, поэтому вы должны наблюдать за пациентом в отделении интенсивной терапии не менее трех дней. В целом, большинство пациентов остаются в больнице около двух недель.
Реабилитация. После пребывания в больнице реабилитация проходит в специально оборудованной клинике. В дополнение к лечебной физкультуре и психологической стабилизации основное внимание здесь уделяется снижению риска инфаркта. Это включает в себя контроль веса, занятия спортом и способы избежать стресса.
